درمان زخم بستر در جهان و ایران: بررسی علمی، فناوریهای نوین و چالشهای موجود
زخم بستر یا زخم فشاری (Pressure Ulcers) یکی از جدیترین مشکلات سلامت در بیماران با تحرک محدود است. این زخمها در اثر فشار مداوم به نقاط خاص بدن، بهویژه نواحی استخوانی، ایجاد میشوند و میتوانند منجر به نکروز بافتی، عفونتهای شدید، سپسیس و حتی مرگ شوند. درمان زخم بستر نیازمند رویکردی چندجانبه، علمی و فناورانه است که در سالهای اخیر با پیشرفتهای چشمگیری همراه بوده است.
در این مقاله، به بررسی پیشرفتهترین روشهای درمان زخم بستر در سطح جهانی میپردازیم و وضعیت دسترسی به این فناوریها در ایران را تحلیل میکنیم.
پاتوفیزیولوژی زخم بستر: چرا این زخمها خطرناکاند؟
زخم بستر زمانی ایجاد میشود که فشار ممتد جریان خون به بافتها را قطع کند. این ایسکمی موضعی باعث مرگ سلولی و آسیب بافتی میشود. عوامل تشدیدکننده مانند رطوبت، اصطکاک و نیروهای برشی روند تخریب را تسریع میکنند. شناخت دقیق این مکانیسمها برای انتخاب درمان مناسب ضروری است.
اصول درمان مدرن زخم بستر: رویکرد چندوجهی
درمان زخم بستر دیگر محدود به پانسمانهای سنتی نیست. امروزه پزشکان از ترکیبی از روشهای زیر استفاده میکنند:
- تخلیه فشار (Off-loading): کاهش فشار از ناحیه آسیبدیده با استفاده از تشکهای مواج یا موقعیتدهی مناسب
- دبریدمان (Debridement): حذف بافتهای مرده با روشهای جراحی، آنزیمی یا اتولیتیک
- کنترل عفونت: استفاده از آنتیبیوتیکها و پانسمانهای ضد میکروبی
- ایجاد محیط مرطوب: استفاده از پانسمانهایی که رطوبت کنترلشده فراهم میکنند
- تحریک بازسازی بافت: بهرهگیری از سلولهای بنیادی، فاکتورهای رشد و فناوریهای نوین
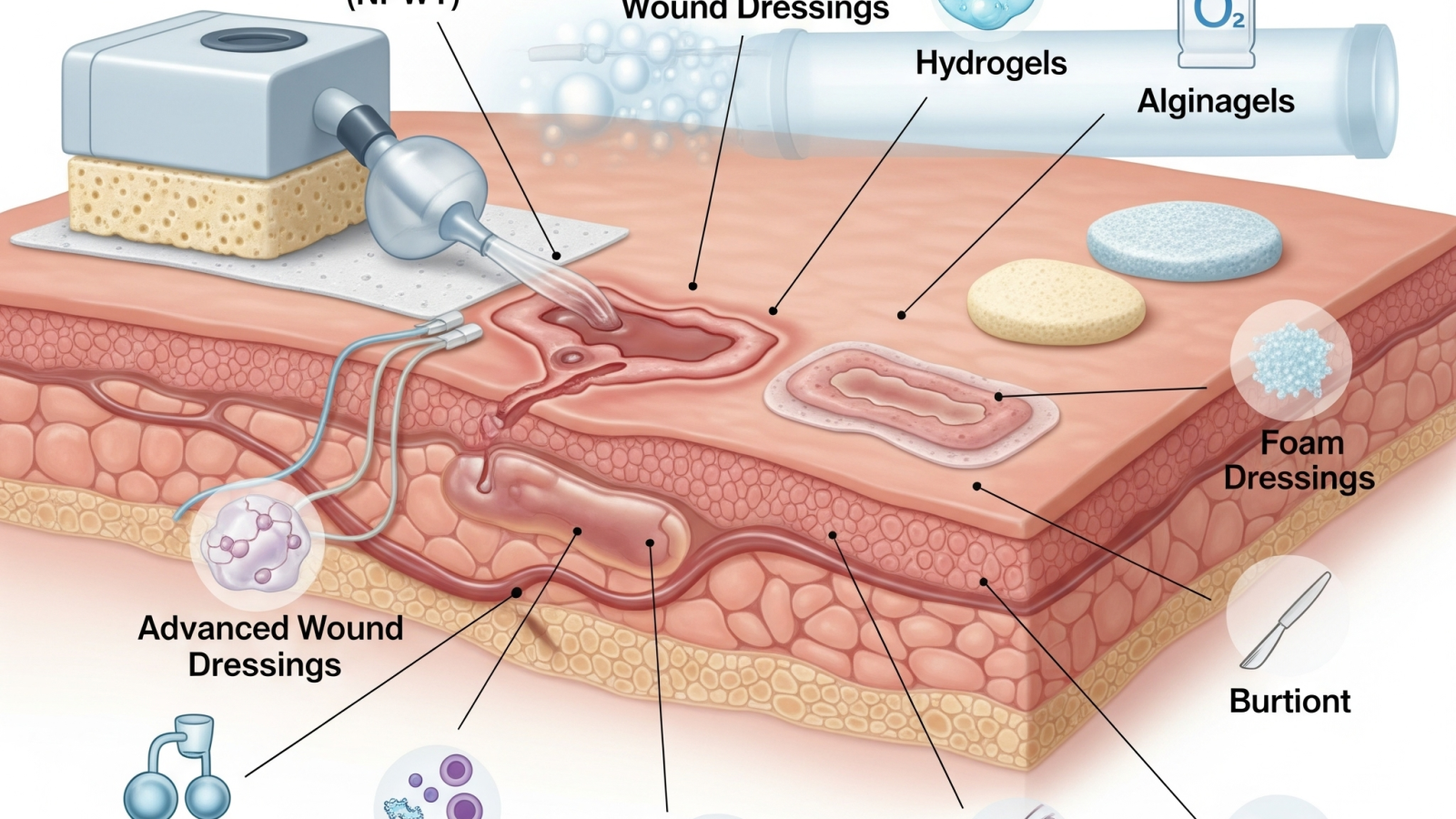
پانسمانهای نوین: انقلاب در مراقبت از زخم
پانسمانهای پیشرفته نقش کلیدی در درمان زخم بستر دارند. انواع مختلفی از این پانسمانها برای مراحل مختلف زخم طراحی شدهاند:
- هیدروکلوئید (Hydrocolloid): مناسب برای زخمهای سطحی، ایجاد ژل محافظ و محیط مرطوب
- فومی (Foam Dressings): جذب بالا، مناسب برای زخمهای با ترشح زیاد
- آلژینات (Alginate): ساختهشده از جلبک دریایی، تبدیل به ژل در تماس با ترشحات
- ضد میکروبیال (Antimicrobial): حاوی نقره، ید یا PHMB برای مقابله با باکتریها و بیوفیلمها
این پانسمانها نهتنها به ترمیم زخم کمک میکنند بلکه درد بیمار را کاهش داده و دفعات تعویض را نیز کم میکنند.
وکیوم تراپی (NPWT): درمان با فشار منفی
درمان زخم بستر با فشار منفی یا وکیوم تراپی یکی از مؤثرترین روشها برای زخمهای عمیق و مزمن است. در این روش، فوم مخصوص روی زخم قرار گرفته و با درپوشی پوشانده میشود. سپس پمپ، فشار منفی کنترلشدهای اعمال میکند که باعث:
- حذف ترشحات اضافی و کاهش تورم
- تحریک رشد بافت گرانوله
- کاهش بار باکتریایی
- کاهش دفعات تعویض پانسمان
دستگاههای مدرن NPWT قابل حمل بوده و حتی در منزل نیز قابل استفادهاند.
اکسیژندرمانی پرفشار (HBOT): رساندن اکسیژن به عمق زخم
در این روش، بیمار در محفظهای با اکسیژن خالص تحت فشار بالا قرار میگیرد. این درمان برای زخمهای ایسکمیک و مقاوم به درمان بسیار مؤثر است. مزایای HBOT شامل:
- افزایش اکسیژنرسانی به بافتهای آسیبدیده
- تحریک تشکیل رگهای خونی جدید (آنژیوژنز)
- تقویت عملکرد ایمنی بدن
- افزایش تولید کلاژن و ترمیم بافت
در ایران، مراکز HBOT در شهرهای بزرگ فعال هستند و این روش بهتدریج در پروتکلهای درمانی وارد شده است.
درمانهای سلولی و مولکولی: آینده ترمیم زخم
درمان زخم بستر با استفاده از سلولهای بنیادی و فاکتورهای رشد، مرز نهایی علم ترمیم زخم محسوب میشود:
- PRP (پلاسمای غنی از پلاکت): استخراج پلاکتهای فعال از خون بیمار و تزریق به زخم برای تسریع ترمیم
- سلولهای بنیادی مزانشیمی: استخراج از مغز استخوان یا بافت چربی بیمار، با قابلیت تمایز به سلولهای پوستی و عروقی
اگرچه این روشها هنوز در مرحله تحقیقاتی هستند، اما آینده درمان زخم بستر را شکل خواهند داد.
ماتریسهای پوستی مصنوعی: داربستهایی برای بازسازی
برای زخمهای بسیار بزرگ یا عمیق، استفاده از داربستهای بیولوژیک یا سنتتیک مانند Integra® و Matriderm® رایج شده است. این ماتریسها بهعنوان پایهای برای مهاجرت سلولهای میزبان عمل کرده و بازسازی بافت را تسهیل میکنند.
وضعیت درمان زخم بستر در ایران: پیشرفتها و چالشها
امکانات موجود:
- پانسمانهای نوین با برندهای داخلی و خارجی در دسترس هستند
- وکیوم تراپی در بیمارستانها و کلینیکهای تخصصی اجرا میشود
- مراکز HBOT در تهران و شهرهای بزرگ فعالاند
- پروتکلهای دبریدمان علمی توسط تیمهای درمانی اجرا میشوند
چالشها:
- هزینه بالا و پوشش بیمهای محدود
- دسترسی نابرابر در مناطق محروم
- کمبود نیروی متخصص با گواهینامه بینالمللی
- محدودیت در استفاده از درمانهای سلولی در مراکز عمومی
نتیجهگیری: نگاهی به آینده درمان زخم بستر
درمان زخم بستر از یک رویکرد سنتی به سمت پزشکی فناورانه و شخصیشده حرکت کرده است. در سطح جهانی، فناوری نانو، درمانهای ژنی و سلولی، و پانسمانهای هوشمند آینده این حوزه را رقم خواهند زد.
در ایران، با وجود چالشهای مالی و ساختاری، زیرساختهای مناسبی برای بهرهگیری از روشهای پیشرفته وجود دارد. توسعه آموزش، تولید داخلی، و حمایت بیمهای میتواند کیفیت زندگی بیماران را بهطور چشمگیری ارتقا دهد.
پیشگیری همچنان مؤثرترین راهکار است: استفاده از تشکهای مواج، تغییر وضعیت بیمار هر دو ساعت، و تغذیه مناسب از ارکان اصلی پیشگیری محسوب میشوند.

Add a Comment