مقدمه و تعاریف
اوتیت مدیا حاد (AOM) که در اصطلاح عامیانه به عنوان “عفونت گوش میانی” شناخته میشود، یکی از شایعترین بیماریهای عفونی در دوران کودکی است و بار سنگینی بر نظام سلامت جهانی، به ویژه در جمعیت اطفال، تحمیل میکند. AOM به عنوان وجود سریعالاثر علائم و نشانههای التهاب در گوش میانی همراه با حضور افیوژن گوش میانی (Middle Ear Effusion – MEE) تعریف میشود. این بیماری مجموعهای از علائم بالینی است که شامل اوتالژی (گوشدرد) حاد، تب، و پرده صماخ (پرده گوش) برآمده یا ملتهب است. اوج شیوع AOM در سنین ۶ تا ۲۴ ماهگی رخ میدهد، اما میتواند در هر سنی دیده شود. درک عمیق از پاتوژنز، اپیدمیولوژی، عوامل میکروبی و رهیافتهای درمانی آن برای مدیریت صحیح و کاهش عوارض حیاتی است.
۱. پاتوژنز و مکانیسمهای مولکولی
ریشه اصلی پاتوژنز AOM در اختلال عملکرد شیپور استاش (Eustachian Tube Dysfunction) نهفته است. شیپور استاش یک مجرای باریک است که گوش میانی را به نازوفارنکس (حلق بینی) متصل میکند و سه وظیفه اصلی دارد: تهویه گوش میانی، محافظت از آن در برابر ترشحات نازوفارنکس، و تخلیه ترشحات از گوش میانی.
۱.۱. نقش عفونتهای دستگاه تنفسی فوقانی (URTIs)
تقریباً همیشه، یک واقعه AOM با یک عفونت ویروسی دستگاه تنفسی فوقانی (URTI) پیش میآید. ویروسهایی مانند راینوویروسها (Rhinoviruses)، ویروس سنسیتیال تنفسی (RSV) و آدنوویروسها (Adenoviruses) با ایجاد التهاب و ادم در مخاط نازوفارنکس و خود شیپور استاش، موجب انسداد آن میشوند. این انسداد مکانیکی و عملکردی، منجر به ایجاد فشار منفی (خلاء) در فضای گوش میانی میشود.
۱.۲. تجمع افیوژن و عفونت
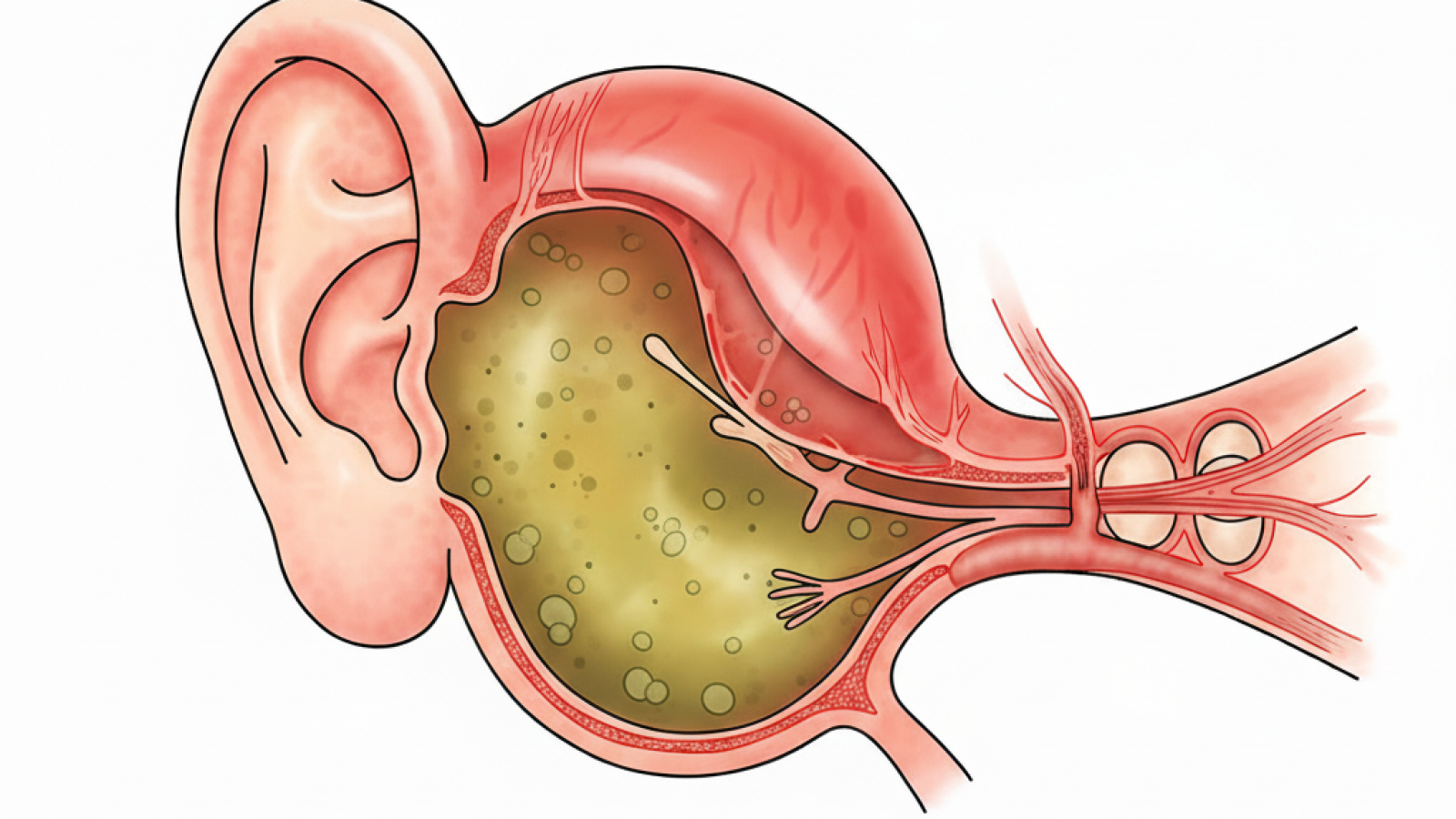
فشار منفی باعث ترشح مایع سرمی از عروق خونی مخاط گوش میانی به درون فضا میشود که به آن افیوژن گوش میانی (MEE) میگویند. همچنین، اختلال در عملکرد تهویهای و محافظتی شیپور استاش، اجازه میدهد که پاتوژنهای باکتریایی شایع که در نازوفارنکس کلونیزه شدهاند (فلور طبیعی)، از طریق ریفلاکس یا آسپیراسیون، به فضای استریل گوش میانی صعود کنند. هنگامی که این MEE توسط باکتریها یا ویروسها آلوده شود و علائم حاد بالینی رخ دهد، AOM تشخیص داده میشود.
۱.۳. پاسخ التهابی
در گوش میانی، پاتوژنها یک پاسخ التهابی قوی را تحریک میکنند. این پاسخ شامل:
- افزایش سیتوکینهای التهابی: تولید فاکتورهایی مانند اینترلوکین-۱ بتا (\text{IL-1}\beta)، فاکتور نکروز تومور آلفا (\text{TNF}-\alpha)، و اینترلوکین-۶ (\text{IL-6}) که باعث ادم، افزایش نفوذپذیری عروقی و جذب سلولهای التهابی (مانند نوتروفیلها و ماکروفاژها) میشود.
- هیستوپاتولوژی: در مرحله حاد چرکی، مخاط گوش میانی دچار هایپرامی و ادم شده و به دنبال آن، نفوذ گسترده لکوسیتهای پلیمورفونوکلئر (PMNs) در فضای زیر اپیتلیال و خود افیوژن مشاهده میشود که منجر به تشکیل چرک میشود.
۲. میکروبیولوژی AOM
اگرچه ویروسها اغلب پیشساز هستند، باکتریها عامل اصلی بخش بزرگی از موارد AOM هستند. این پاتوژنها به طور معمول در نازوفارنکس کلونیزه شده و سپس به گوش میانی مهاجرت میکنند.
مقاومت آنتیبیوتیکی: افزایش مقاومت در برابر پنیسیلین و سفالوسپورینها، به ویژه در سویههای S. pneumoniae و تولید بتالاکتاماز توسط H. influenzae و M. catarrhalis، چالشهای مهمی در مدیریت AOM ایجاد کرده است.
۳. عوامل خطر و اپیدمیولوژی
AOM به شدت به عواملی محیطی، اجتماعی و بیولوژیکی بستگی دارد:
- سن: بالاترین بروز در کودکان ۶ تا ۲۴ ماهه به دلیل شکل آناتومیک شیپور استاش (کوتاهتر، افقیتر و بازتر) و سیستم ایمنی نابالغ.
- حضور در مهدکودک: تماس نزدیک با پاتوژنها.
- تغذیه با بطری: شیردهی در حالت درازکش میتواند منجر به ریفلاکس محتویات نازوفارنکس به گوش میانی شود. شیردهی انحصاری با شیر مادر یک عامل حفاظتی است.
- قرار گرفتن در معرض دود سیگار: اختلال در عملکرد مژکهای مخاط تنفسی و شیپور استاش.
- اختلالات زمینهای: سندرم داون، شکاف کام، یا نقصهای ایمنی اولیه.
- ژنتیک: وجود سابقه خانوادگی قوی از AOM.
۴. تشخیص بالینی و افتراق
تشخیص AOM عمدتاً بالینی و مبتنی بر معاینه دقیق گوش با استفاده از اتوسکوپ پنوماتیک است که امکان ارزیابی حرکت پرده صماخ را فراهم میکند:
۴.۱. معیارهای تشخیصی (AAP/AAFP Guidelines)
بر اساس دستورالعملهای آکادمی اطفال آمریکا (AAP)، تشخیص قطعی AOM نیازمند هر دو شرط زیر است:
۱. شروع حاد علائم و نشانهها (معمولاً زیر ۴۸ ساعت).
۲. وجود افیوژن گوش میانی (MEE) که با یکی از موارد زیر مشخص میشود:
* برآمدگی متوسط تا شدید پرده صماخ.
* کاهش یا عدم تحرک پرده صماخ در اتوسکوپی پنوماتیک یا تمپانومتری (حضور مایع در گوش میانی).
* اوتیتوره حاد که ناشی از اوتیت اکسترنا (عفونت گوش خارجی) نباشد.
۳. وجود علائم و نشانههای التهاب گوش میانی مانند اریتم شدید پرده صماخ و/یا اوتالژی اخیر (زیر ۴۸ ساعت).
۴.۲. افتراق با اوتیت مدیا همراه با افیوژن (OME)
OME که به آن “گوش چسبناک” (Glue Ear) نیز گفته میشود، صرفاً وجود مایع (افیوژن) در گوش میانی بدون علائم حاد عفونت و التهاب است. پرده صماخ در OME معمولاً در حالت استراحت یا جمعشده است، نه برآمده، و اریتم (قرمزی) کمتری دارد. تمایز این دو بسیار مهم است زیرا OME به طور معمول با آنتیبیوتیک درمان نمیشود.
۵. مدیریت و درمان
مدیریت AOM شامل کنترل درد و تصمیمگیری در مورد استفاده از آنتیبیوتیکها است.
۵.۱. کنترل درد (Analgesia)
کنترل درد باید اولویت نخست باشد. داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن یا استامینوفن برای کاهش درد و تب توصیه میشوند. قطرههای گوش موضعی (مانند حاوی بنزوکائین/فنازون) ممکن است برای درد شدید در صورت دست نخورده بودن پرده صماخ مفید باشند.
۵.۲. استراتژی مشاهده و تجویز تاخیری (Watchful Waiting/Delayed Prescribing)
با توجه به اینکه بسیاری از موارد AOM (به ویژه آنهایی که توسط ویروسها یا باکتریهای با حدت کمتر ایجاد شدهاند) خودبهخود بهبود مییابند و همچنین نگرانیها در مورد مقاومت آنتیبیوتیکی، استراتژی مشاهده و انتظار توصیه میشود:
- کودکان زیر ۶ ماه: همیشه باید فوراً درمان آنتیبیوتیکی شوند.
- کودکان ۶ ماه تا ۲ سال: درمان فوری با آنتیبیوتیک توصیه میشود، مگر در موارد AOM یکطرفه غیر شدید (در این صورت میتوان مشاهده را در نظر گرفت).
- کودکان ۲ سال و بزرگتر: در موارد AOM دوطرفه یا یکطرفه با علائم شدید (درد متوسط تا شدید، تب \ge 39^\circ\text{C})، درمان فوری توصیه میشود. در موارد غیر شدید (درد خفیف و تب < 39^\circ\text{C})، میتوان برای ۴۸ تا ۷۲ ساعت استراتژی مشاهده و انتظار را در پیش گرفت، با تأکید بر استفاده از مسکنها.
۵.۳. درمان آنتیبیوتیکی
آموکسیسیلین با دوز بالا (High-Dose Amoxicillin) خط اول درمان است. دوز توصیه شده 80-90 \text{ mg}/\text{kg}/\text{day} در دو دوز منقسم است تا به طور مؤثر به مایع گوش میانی نفوذ کرده و بر کاهش حساسیت S. pneumoniae غلبه کند.
- عدم پاسخ یا وجود ریسک مقاومت: در صورت عدم پاسخ بالینی طی ۴۸-۷۲ ساعت یا در کودکانی که اخیراً (در ۳۰ روز گذشته) آموکسیسیلین دریافت کردهاند، یا در صورت مشکوک بودن به مقاومت (مانند سابقه کژوندیهای مکرر یا اوتیتوره)، آموکسیسیلین/کلاوولانات با دوز بالا (High-Dose Amoxicillin/Clavulanate) توصیه میشود (به دلیل پوشش باکتریهای تولید کننده بتالاکتاماز مانند NTHi و M. catarrhalis).
- حساسیت به پنیسیلین: در صورت آلرژی غیرنوع آنافیلاکسی، سفالوسپورینهای نسل دوم یا سوم (مانند سفوکسیم یا سفدینیر) ممکن است استفاده شود.
۶. عوارض و پیامدها
اگرچه با دسترسی به آنتیبیوتیکها عوارض شدید AOM نادر شدهاند، اما این عوارض میتوانند جدی باشند و شامل موارد زیر هستند:
۶.۱. عوارض خارج جمجمهای (Extracranial Complications)
- ماستوئیدیت حاد (Acute Mastoiditis): التهاب و تخریب استخوان ماستوئید که منجر به اریتم، تورم و حساسیت پشت گوش و جابجایی لاله گوش میشود. نیاز به درمان فوری با آنتیبیوتیکهای وریدی و گاهی جراحی (ماستوئیدکتومی) دارد.
- فلج عصب صورت (Facial Nerve Paralysis): در اثر انتشار التهاب یا عفونت به کانال فالوپ (Fallopian Canal).
- سوراخ شدن پرده صماخ: پارگی پرده گوش ناشی از فشار بالای چرک در گوش میانی.
- افت شنوایی (Hearing Loss): عمدتاً از نوع هدایتی (Conductive) به دلیل وجود افیوژن. اگرچه اغلب موقتی است، اما AOM راجعه میتواند منجر به افت شنوایی طولانیمدت شود که ممکن است بر رشد گفتار و زبان کودک تأثیر بگذارد.
۶.۲. عوارض داخل جمجمهای (Intracranial Complications)
- مننژیت (Meningitis): انتشار عفونت به فضای مننژیال.
- آبسه مغزی (Brain Abscess): تجمع چرک در بافت مغز.
- ترومبوز سینوس دورال (Lateral Sinus Thrombosis): لخته شدن خون در وریدهای بزرگ مغزی.
۷. پیشگیری و واکسیناسیون
واکسیناسیون مهمترین استراتژی پیشگیری است:
- واکسنهای پنوموکوکی کنژوگه (PCVs): مانند PCV13، که علیه سویههای شایع S. pneumoniae محافظت میکنند و منجر به کاهش قابل توجهی در بروز AOM ناشی از سویههای واکسن شدهاند. با این حال، افزایش نسبی در موارد ناشی از سویههای غیرواکسنی را به دنبال داشته است.
- واکسن آنفلوآنزا: از آنجا که عفونتهای ویروسی دستگاه تنفسی فوقانی زمینه را برای AOM فراهم میکنند، واکسیناسیون سالانه آنفلوآنزا میتواند خطر ابتلا به AOM را کاهش دهد.
- پیشگیری دارویی و جراحی: برای کودکان با AOM راجعه (۳ اپیزود در ۶ ماه یا ۴ اپیزود در ۱۲ ماه با حداقل ۱ اپیزود در ۶ ماه گذشته)، استفاده از لولههای تیمپانوستومی (Grommets) جهت تهویه طولانیمدت گوش میانی و کاهش افیوژن و دفعات عفونت ممکن است توصیه شود.
۸. جمعبندی
اوتیت مدیا حاد یک بیماری چندعاملی است که ریشه در اختلال عملکرد شیپور استاش در پی عفونتهای ویروسی دارد و عمدتاً توسط پاتوژنهای باکتریایی شایع مانند S. pneumoniae، H. influenzae و M. catarrhalis ایجاد میشود. تصمیمگیری در مورد درمان آنتیبیوتیکی نیازمند یک ارزیابی دقیق بالینی و در نظر ۶گرفتن سن و شدت بیماری است تا از مقاومت آنتیبیوتیکی جلوگیری شود، در حالی که عوارض بالقوه جدی نیز به موقع مدیریت شوند. تحقیقات در مورد پاتوژنز همچنان ادامه دارد تا راههای جدیدی برای پیشگیری و درمان بهتر AOM، به ویژه در مواجهه با چالشهای مقاومت میکروبی، پیدا شود.
کلیدواژهها: اوتیت مدیا حاد، شیپور استاش، استرپتوکوک پنومونیه، هموفیلوس آنفلوآنزا، اتوسکوپ پنوماتیک، آموکسیسیلین، ماستوئیدیت، واکسن پنوموکوکی، افیوژن گوش میانی.

Add a Comment