مقدمه
کاهش شنوایی یکی از شایعترین مشکلات سلامت در جهان است که میلیونها نفر را در تمامی گروههای سنی تحت تأثیر قرار میدهد. اما کاهش شنوایی تنها به معنای “کم شدن صدا” نیست؛ یک پدیده پیچیده عصبی است که میتواند تأثیرات عمیقی بر کیفیت زندگی، ارتباطات و حتی سلامت مغز داشته باشد. این مقاله به صورت علمی و جامع، به کنکاش در دلایل، مکانیسمها، انواع، راهکارهای پیشگیری و درمانهای نوین این چالش میپردازد.
کاهش شنوایی چیست و چگونه رخ میدهد؟
برای درک کاهش شنوایی، ابتدا باید با آناتومی و فیزیولوژی گوش آشنا شویم. گوش انسان از سه بخش اصلی تشکیل شده است:
1. گوش خارجی: شامل لاله گوش و مجرای گوش که امواج صوتی را جمعآوری و به سمت پرده گوش هدایت میکند.
2. گوش میانی: شامل پرده گوش و سه استخوانچه کوچک (چکشی، سندانی و رکابی) که ارتعاشات را تقویت و به گوش داخلی منتقل میکنند.
3. گوش داخلی (حلزون): این بخش حیاتی، حاوی مایع و هزاران سلول مویی میکروسکوپی است. ارتعاشات، این مایع و در نتیجه سلولهای مویی را به حرکت درمیآورند. حرکت سلولهای مویی یک سیگنال الکتریکی ایجاد میکند که از طریق عصب شنوایی به مغز ارسال شده و در نهایت به عنوان “صدا” درک میشود.
کاهش شنوایی در واقع هنگامی رخ میدهد که هر یک از این بخشها دچار آسیب یا اختلال شوند.
انواع کاهش شنوایی: یک دستهبندی علمی
کاهش شنوایی به سه دسته اصلی تقسیم میشود:
1. کاهش شنوایی حسی-عصبی (Sensorineural Hearing Loss)
این شایعترین نوع کاهش شنوایی است و به دلیل آسیب به سلولهای مویی حلزون یا عصب شنوایی ایجاد میشود. این آسیب معمولاً دائمی و غیرقابل برگشت است.
· دلایل علمی:
· پیرگوشی (Presbycusis): شایعترین دلیل، که ناشی از تخریب تدریجی سلولهای مویی با افزایش سن است.
· قرارگیری در معرض صدای بلند: صداهای بلند میتوانند به طور مکانیکی به سلولهای مویی آسیب بزنند و باعث مرگ آنها شوند.
· عوامل ژنتیکی: برخی افراد از نظر ژنتیکی مستعد آسیبپذیری بیشتر سلولهای مویی هستند.
· بیماریها: بیماریهایی مانند منیر (Ménière’s disease)، اوتواسکلروز (Otosclerosis) و عفونتهای ویروسی مانند اوریون.
· داروهای اتوتوکسیک: برخی داروهای خاص (مانند برخی آنتیبیوتیکها و داروهای شیمیدرمانی) میتوانند برای گوش سمی باشند.
2. کاهش شنوایی انتقالی (Conductive Hearing Loss)
در این نوع، مشکل در انتقال صوت از گوش خارجی به گوش داخلی است. امواج صوتی به درستی به حلزون نمیرسند. این نوع اغلب قابل درمان دارویی یا جراحی است.
· دلایل علمی:
· جرم گوش: انسداد مجرای گوش توسط جرم فشرده شده.
· اوتیت میانی: عفونت و جمع شدن مایع در پشت پرده گوش.
· سوراخ شدن پرده گوش: در اثر عفونت، ضربه یا تغییر ناگهانی فشار.
· اتواسکلروز: رشد غیرطبیعی استخوانچهها که مانع از حرکت طبیعی آنها میشود.
3. کاهش شنوایی آمیخته (Mixed Hearing Loss)
ترکیبی از هر دو نوع حسی-عصبی و انتقالی. برای مثال، فردی با کاهش شنوایی ناشی از سن (حسی-عصبی) ممکن است به دلیل تجمع جرم گوش (انتقالی) دچار افت شنوایی بیشتری شود.
علائم و نشانههای هشداردهنده کاهش شنوایی
کاهش شنوایی معمولاً به تدریج آغاز میشود. علائم اولیه ممکن است شامل موارد زیر باشد:
· مشکل در درک مکالمات، به ویژه در محیطهای پرسر و صدا.
· درخواست مکرر از دیگران برای تکرار حرفهایشان.
· احساس اینکه دیگران زیرلب یا نامفهوم صحبت میکنند.
· نیاز به افزایش حجم صدا در تلویزیون یا رادیو.
· اجتناب از موقعیتهای اجتماعی که قبلاً از آن لذت میبردهاید.
· وزوز گوش (Tinnitus): شنیدن صدای زنگ، وزوز یا هیس در گوش که یک علامت شایع همراه با آسیب شنوایی است.
روشهای علمی تشخیص کاهش شنوایی
اگر مشکوک به کاهش شنوایی هستید، اولین قدم مراجعه به شنواییشناس (ادیولوژیست) است. متداولترین تستها عبارتند از:
· ادیومتری تون خالص (Pure-Tone Audiometry): در این تست، از شما خواسته میشود تا با فشار دادن یک دکمه، کمترین صدای ممکن را در فرکانسهای مختلف (بم و زیر) گزارش کنید. نتیجه این تست روی یک نمودار به نام “ادیوگرام” ثبت میشود که میزان و الگوی کاهش شنوایی شما را به وضوح نشان میدهد.
· تست گفتاری (Speech Audiometry): توانایی شما در درک و تکرار کلمات در سطوح مختلف شدت صدا اندازهگیری میشود.
· بررسی سلامت گوش میانی (Tympanometry): در این تست، سلامت عملکرد پرده گوش و سیستم استخوانچهها بررسی میشود.
راهکارهای درمان و توانبخشی: از سمعک تا کاشت حلزون
انتخاب روش درمان به نوع، شدت و دلیل کاهش شنوایی بستگی دارد.
1. درمان پزشکی و جراحی (عمدتاً برای کاهش شنوایی انتقالی)
· خارج کردن جرم گوش.
· تجویز آنتیبیوتیک برای عفونتها.
· جراحی برای ترمیم پرده گوش پاره شده یا اصلاح اتواسکلروز.
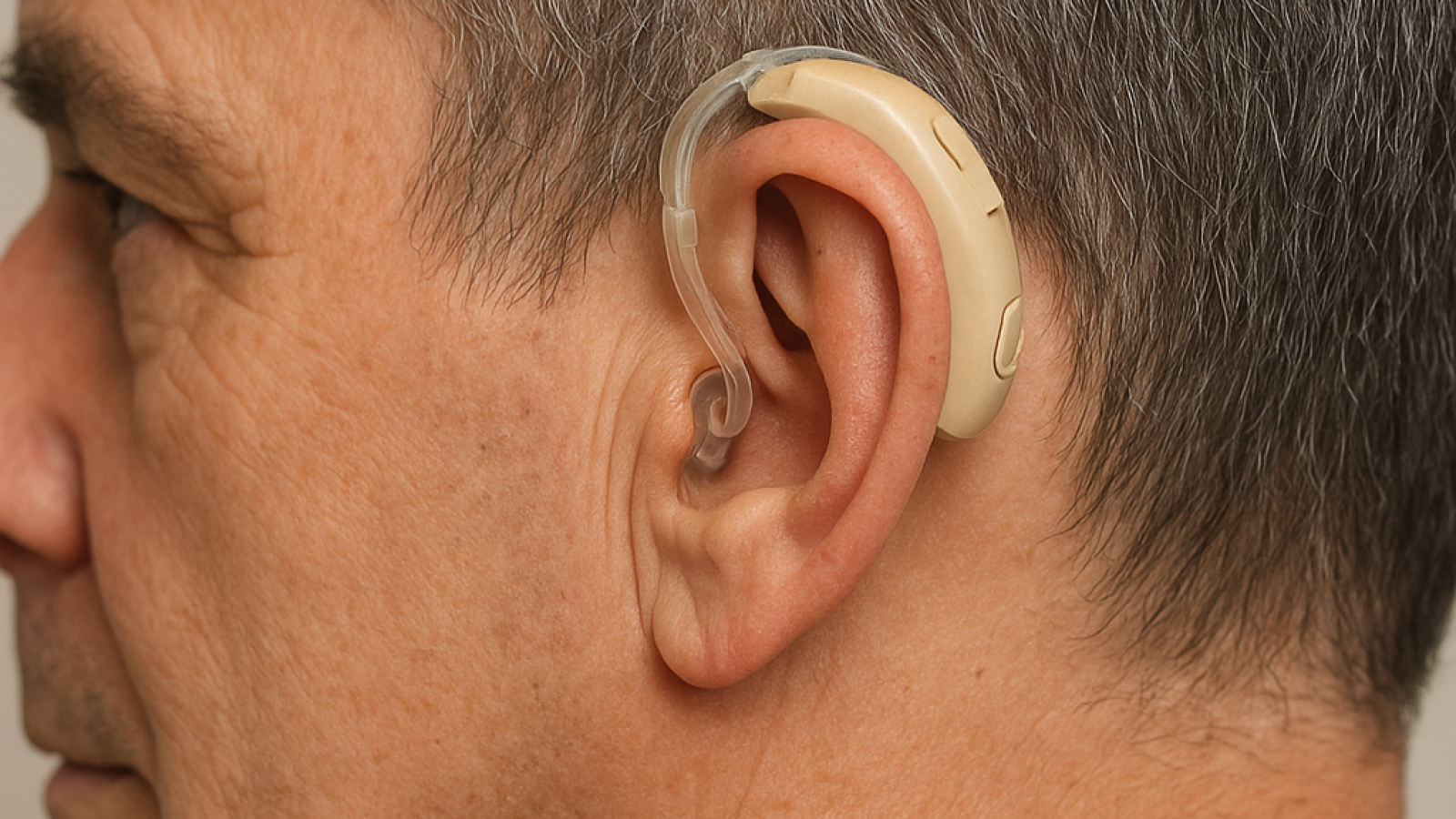
2. سمعک (Hearing Aids)
سمعکها رایجترین و مؤثرترین راهکار برای مدیریت کاهش شنوایی حسی-عصبی هستند. سمعکهای مدرن، دستگاههای پیشرفته دیجیتالی هستند که:
· صدا را به طور هوشمند تقویت میکنند.
· نویز زمینه را کاهش میدهند.
· به بلوتوث مجهزند و مستقیماً به تلفن همراه و تلویزیون متصل میشوند.
· توسط شنواییشناس بر اساس ادیوگرام شما تنظیم میشوند.
3. کاشت حلزون (Cochlear Implant)
برای افرادی با کاهش شنوایی عمیق که سمعک برای آنها کارایی چندانی ندارد، کاشت حلزون یک گزینه است. این دستگاه، سلولهای مویی آسیبدیده را دور میزند و مستقیماً عصب شنوایی را با سیگنالهای الکتریکی تحریک میکند. این یک جراحی پیچیده است و نیاز به دوره طولانی توانبخشی دارد.
4. راهکارهای ارتباطی و توانبخشی
· آموزش لبخوانی.
· استفاده از تکنیکهای ارتباطی مؤثر (مانند صحبت در محیط روشن و روبرو).
· بهرهگیری از دستگاههای کمکشنوایی مانند تقویتکنندههای تلفن.
پیشگیری: محافظت از سرمایه شنوایی
بسیاری از موارد کاهش شنوایی قابل پیشگیری هستند. استراتژیهای طلایی پیشگیری عبارتند از:
· محافظت در برابر نویز: هنگام قرارگیری در معرض صداهای بلند (کارگاه، کنسرت، چمنزنی) حتماً از محافظ گوش (گوشی یا ایرپلاگ) استفاده کنید.
· قانون 60-60: هنگام استفاده از هدفون، حجم صدا را از 60% بیشتر نکنید و بیش از 60 دقیقه پشت سرهم از آن استفاده نکنید.
· معاینات دورهای: به طور منظم، به ویژه اگر در معرض عوامل خطر هستید، تست شنوایی انجام دهید.
· پرهیز از داروهای اتوتوکسیک: در مورد عوارض جانبی داروهای جدید با پزشک خود مشورت کنید.
· سبک زندگی سالم: کنترل فشار خون و قند خون، چرا که سلامت عروق خونی نقش کلیدی در سلامت گوش داخلی دارد.
کلام پایانی
کاهش شنوایی یک چالش multifactorial (چندعاملی) است که درک علمی آن اولین قدم برای مدیریت مؤثر است. از دست دادن شنوایی به معنای پایان ارتباط نیست، بلکه آغاز یک مسیر جدید برای یافتن راهکارهای هوشمندانه است. با تشخیص به موقع، استفاده از فناوریهای توانبخشی مانند سمعک و رعایت اصول پیشگیری، میتوان کیفیت زندگی را به طور چشمگیری بهبود بخشید. اگر کوچکترین شکلی به کاهش شنوایی خود دارید، مراجعه به یک شنواییشناس معتبر، مهمترین اقدامی است که میتوانید انجام دهید.

Add a Comment