سینوزیت:
سینوزیت، که در ادبیات پزشکی به عنوان رینوسینوزیت نیز شناخته میشود، یکی از شایعترین بیماریهای مزمن و حاد در جمعیت عمومی است که کیفیت زندگی میلیونها نفر را تحت تأثیر قرار میدهد. این وضعیت التهابی، غشای مخاطی پوشاننده حفرههای سینوسی پیرامون بینی (پارافونازال) را درگیر میکند و با علائمی نظیر انسداد بینی، ترشحات مخاطی غیرطبیعی، درد صورت و اختلال بویایی مشخص میشود. درک عمیق از ساختار سینوسها، مکانیسمهای دفاعی موضعی و پاتوفیزیولوژی زمینهای، برای مدیریت موثر این بیماری ضروری است.
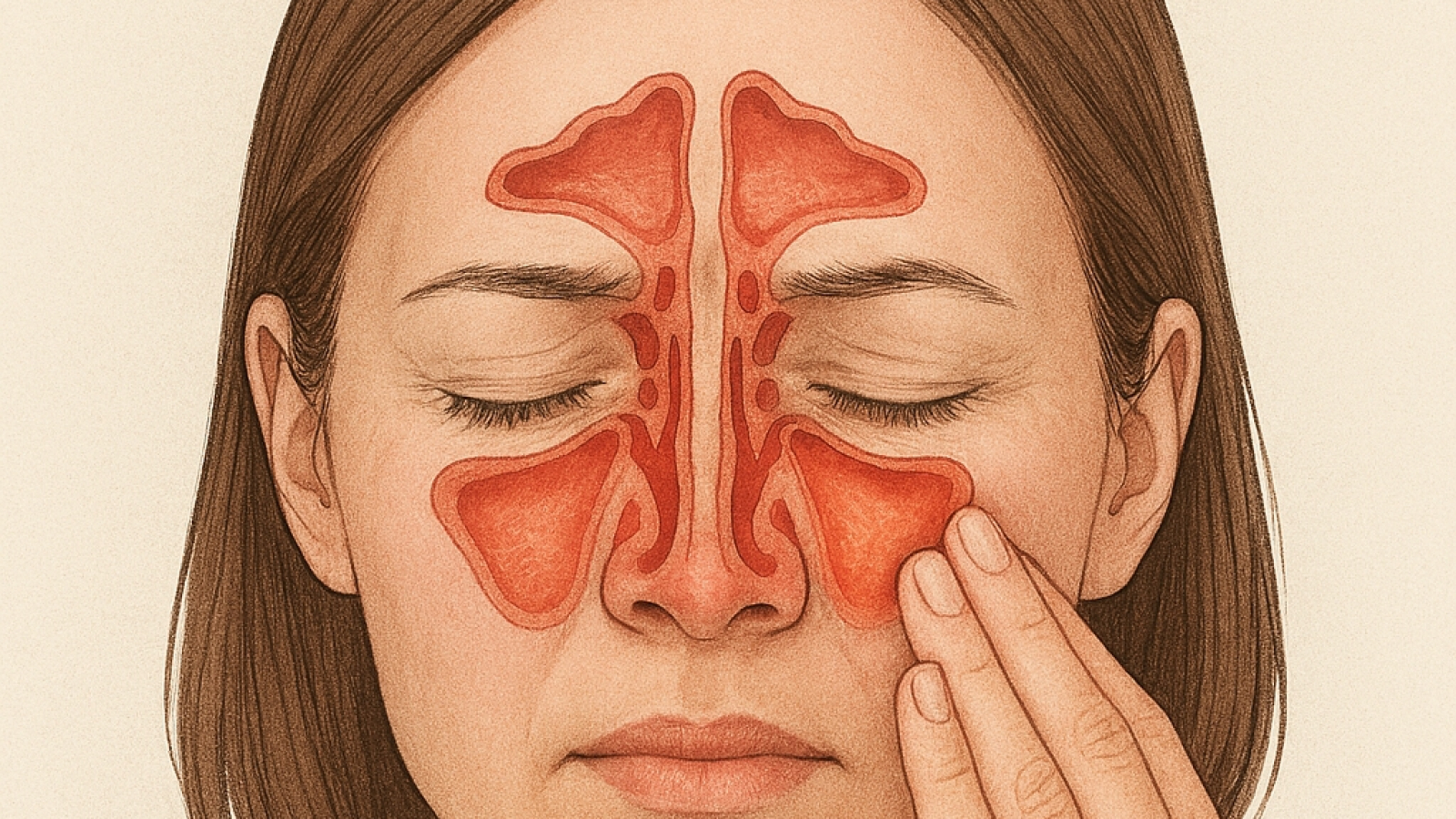
۱. آناتومی و فیزیولوژی سینوسهای پارانازال
سینوسهای پارانازال (Paranasal Sinuses) حفرههایی پر از هوا هستند که در استخوانهای جمجمه و صورت قرار دارند. چهار جفت سینوس اصلی وجود دارد: سینوسهای فک بالا (Maxillary)، سینوسهای پیشانی (Frontal)، سینوسهای شبکهای (Ethmoid) و سینوسهای اسفنوئید (Sphenoid).
۱.۱. نقش حیاتی سینوسها
وظایف اصلی سینوسها شامل موارد زیر است:
* گرم و مرطوب کردن هوای تنفسی: قبل از رسیدن هوا به ریهها.
* کاهش وزن جمجمه: که به حفظ تعادل سر کمک میکند.
* تشدید طنین صدا: به عنوان یک محفظه صوتی عمل میکنند.
* تولید مخاط: این مخاط توسط سلولهای جامی شکل (Goblet Cells) و غدد موکوسی تولید شده و حاوی پروتئینهای دفاعی، ایمونوگلوبولینها و پپتیدهای ضد میکروبی است.
۱.۲. سیستم پاکسازی موکوسیلیاری (Mucociliary Clearance)
کلید سلامت سینوسها، عملکرد صحیح سیستم پاکسازی موکوسیلیاری است. غشای مخاطی سینوسها از سلولهای استوانهای مژهدار کاذب (Pseudostratified Ciliated Columnar Epithelium) پوشیده شده است. مژهها (Cilia) با حرکات هماهنگ و ضربانی خود، لایه مخاطی را به سمت دهانه تخلیه سینوس (Ostium) و سپس به سمت نازوفارنکس (حلق) حرکت میدهند. انسداد این دهانه یا اختلال در عملکرد مژهها، عامل اصلی پاتوژنز سینوزیت است.
۲. طبقهبندی سینوزیت
سینوزیت بر اساس طول مدت علائم طبقهبندی میشود:
۲.۱. سینوزیت حاد (Acute Rhinosinusitis – ARS)
این نوع شایعترین شکل است و علائم کمتر از ۴ هفته ادامه مییابند. اغلب ناشی از عفونتهای ویروسی دستگاه تنفسی فوقانی (سرماخوردگی) است.
* سینوزیت حاد ویروسی: معمولاً خودبهخود و ظرف ۷ تا ۱۰ روز بهبود مییابد.
* سینوزیت حاد باکتریایی: زمانی رخ میدهد که عفونت باکتریایی ثانویه (اغلب Streptococcus pneumoniae, Haemophilus influenzae, یا Moraxella catarrhalis) به دنبال انسداد مجرای تخلیه سینوس و تجمع مایع، ایجاد شود. این حالت معمولاً با علائم پایدارتر از ۱۰ روز یا بدتر شدن علائم پس از یک دوره بهبود اولیه مشخص میشود.
۲.۲. سینوزیت تحت حاد (Subacute Rhinosinusitis)
علائم ۴ تا ۱۲ هفته ادامه دارند.
۲.۳. سینوزیت مزمن (Chronic Rhinosinusitis – CRS)
این وضعیت با علائم التهاب سینوس که ۱۲ هفته یا بیشتر به طول انجامد، تعریف میشود. CRS یک سندرم پیچیده و چندعاملی است و غالباً به دو زیرگروه اصلی تقسیم میشود:
* سینوزیت مزمن همراه با پولیپ بینی (CRSwNP): با حضور تودههای گوشتی (پولیپ) در مجاری بینی و سینوسها که نشاندهنده یک الگوی التهابی نوع ۲ (ائوزینوفیلی) است.
* سینوزیت مزمن بدون پولیپ بینی (CRSsNP): شایعتر است و معمولاً الگوی التهابی متفاوتی (غالباً غیرائوزینوفیلی) دارد.
۳. پاتوفیزیولوژی سینوزیت مزمن (CRS)
برخلاف سینوزیت حاد که عمدتاً عفونی است، پاتوفیزیولوژی CRS بسیار پیچیدهتر بوده و دربرگیرنده تعاملات پیچیده بین عفونت، التهاب موضعی، نقص در سیستم پاکسازی موکوسیلیاری و عوامل ساختاری است.
۳.۱. عوامل زمینهساز کلیدی
الف) اختلال عملکرد موکوسیلیاری و انسداد اوزتئوم:
هر عاملی که منجر به تورم مخاط (مانند آلرژی، عفونتهای مکرر) یا ناهنجاریهای ساختاری (انحراف تیغه بینی، پولیپ بینی، بزرگی شاخکهای بینی) شود، مجرای تخلیه (Ostium) را مسدود میکند. این انسداد منجر به:
* هیپوکسی (کمبود اکسیژن) در داخل سینوس.
* کاهش \text{pH} و محیط اسیدی.
* کاهش عملکرد مژهها (Ciliary Dyskinesia).
* تجمع مخاط غلیظ (Stasis) که محیطی ایدهآل برای رشد باکتریها و تشکیل بیوفیلم (Biofilm) فراهم میکند.
ب) نقش بیوفیلمهای باکتریایی:
بیوفیلمها تجمعات سازمانیافتهای از باکتریها هستند که درون یک ماتریس پلیساکاریدی خودساخته محصور شدهاند. این ساختارها باکتریها را در برابر آنتیبیوتیکها و پاسخ ایمنی بدن محافظت میکنند و عامل مهمی در مقاوم بودن CRS به درمان دارویی محسوب میشوند.
ج) التهاب نوع ۲ (Type 2 Inflammation) در CRSwNP:
در بیماران مبتلا به پولیپ، اغلب یک الگوی التهابی با واسطه لنفوسیتهای \text{T} کمکی نوع ۲ (\text{T}_{\text{H}}2) مشاهده میشود. این امر منجر به افزایش تولید سیتوکینهای \text{IL-4}، \text{IL-5} و \text{IL-13} شده که باعث:
* تکثیر ائوزینوفیلها (Eosinophilia) در مخاط سینوس.
* تولید ایمونوگلوبولین \text{E} (\text{IgE}).
* تشکیل پولیپها و ادم شدید مخاط.
د) پاسخهای قارچی و آلرژیک:
واکنشهای آلرژیک به قارچهای موجود در محیط (مانند Aspergillus یا Alternaria) میتواند منجر به سینوزیت قارچی آلرژیک (Allergic Fungal Rhinosinusitis – AFRS) شود که یک فرم شدید از CRS است و با تجمع مخاط چسبناک (Mucin) و هیفهای قارچی مشخص میشود.
۴. علائم بالینی و تفاوتهای حاد و مزمن
۴.۱. علائم رایج سینوزیت (حاد و مزمن)
علائم اصلی که بیماران تجربه میکنند، نتیجه مستقیم انسداد و فشار داخل سینوس است:
* احتقان و انسداد بینی: دشواری در تنفس از طریق بینی.
* ترشحات غلیظ بینی یا تخلیه به پشت حلق (Postnasal Drip): ترشحات در سینوزیت حاد باکتریایی اغلب زرد یا سبز است، اما در CRS میتواند شفاف یا موکوئیدی باشد.
* درد یا فشار در صورت و سردرد: در نواحی پیشانی، گونهها و پشت چشمها که با خم شدن به جلو شدت مییابد.
* کاهش یا از دست دادن حس بویایی (Hyposmia/Anosmia): به دلیل تورم مخاط و عدم دسترسی مولکولهای بو به گیرندههای بویایی.
۵. تشخیص سینوزیت
تشخیص سینوزیت اغلب بر اساس ترکیبی از علائم بالینی، معاینه فیزیکی و تصویربرداری انجام میشود.
۵.۱. معاینه بالینی
* رینوسکوپی قدامی: ارزیابی اولیه حفره بینی.
* آندوسکوپی بینی (Nasal Endoscopy): روش استاندارد برای تشخیص دقیق. این روش امکان مشاهده مستقیم مخاط سینوسها، دهانههای تخلیه و وجود پولیپ یا ترشحات چرکی را فراهم میکند.
۵.۲. تصویربرداری
* توموگرافی کامپیوتری (CT Scan): روش ارجح برای ارزیابی آناتومی سینوسها، میزان درگیری التهابی، وجود پولیپ یا ناهنجاریهای استخوانی (مانند انحراف تیغه بینی). سیتی اسکن به ویژه در تشخیص CRS و برنامهریزی برای جراحی ضروری است.
* تصویربرداری تشدید مغناطیسی (MRI): در موارد مشکوک به عوارض عفونی، تومور یا عفونتهای قارچی تهاجمی کاربرد دارد.
۵.۳. تستهای تکمیلی
* نمونهبرداری و کشت ترشحات: برای شناسایی دقیق پاتوژنهای باکتریایی یا قارچی در موارد مقاوم به درمان.
* تستهای آلرژی: برای شناسایی آلرژنهای زمینهساز (آزمایش پوستی یا خونی \text{IgE}).
۶. رویکردهای درمانی نوین
هدف از درمان سینوزیت، به ویژه نوع مزمن، کاهش التهاب، برقراری مجدد پاکسازی موکوسیلیاری، کاهش اندازه پولیپها (در صورت وجود) و کنترل عفونت است.
۶.۱. درمان دارویی
الف) سینوزیت حاد:
* ضد احتقانهای بینی (مانند فنیلافرین/سودوافدرین): برای باز کردن موقت مجاری بینی (استفاده بیش از ۳-۵ روز توصیه نمیشود).
* شستشوی بینی با سالین (Nasal Saline Irrigation): شستشو با محلول آب نمک ولرم با کمک بطریهای مخصوص یا سرنگ، یک درمان خط اول و ضروری برای پاکسازی مخاط و کاهش تورم است.
* آنتیبیوتیکها (در نوع باکتریایی): معمولاً به مدت ۱۰ تا ۱۴ روز تجویز میشوند.
ب) سینوزیت مزمن (CRS):
* کورتیکواستروئیدهای موضعی بینی (Intranasal Corticosteroids): اساس درمان CRS هستند. این اسپریها با هدف کاهش التهاب مخاطی به طور طولانی مدت استفاده میشوند.
* کورتیکواستروئیدهای خوراکی (Oral Steroids): در دورههای کوتاه برای کاهش سریع التهاب و پولیپهای بزرگ، به ویژه قبل از جراحی یا شروع درمانهای بیولوژیک.
* آنتیبیوتیکهای طولانی مدت با دوز پایین: برای کنترل التهاب به دلیل خواص ضدالتهابی این داروها (فارغ از خاصیت ضد میکروبی)، در برخی موارد CRS.
* داروهای بیولوژیک (Biologics): رویکرد نوین درمانی برای CRSwNP شدید و مقاوم. این داروها (مانند دوپیلوماب یا اومالیزوماب) با هدف قرار دادن مسیرهای التهابی نوع ۲ (به طور مثال مسدود کردن گیرندههای \text{IL-4} و \text{IL-13})، التهاب و اندازه پولیپها را به طور چشمگیری کاهش میدهند.
۶.۲. درمان جراحی
جراحی آندوسکوپیک سینوس (Functional Endoscopic Sinus Surgery – FESS)، خط دوم درمان برای سینوزیت مزمنی است که به درمانهای دارویی پاسخ نداده است. هدف اصلی FESS نه برداشتن تمام بافت ملتهب، بلکه گشاد کردن مسیرهای طبیعی تخلیه سینوسها است تا تهویه و پاکسازی موکوسیلیاری بهبود یافته و داروهای موضعی بتوانند به طور موثر به سینوسها برسند.
* بالن دیلاتاسیون سینوس (Balloon Sinuplasty): یک تکنیک کم تهاجمیتر که در آن با استفاده از یک بالون کوچک، دهانه سینوس متسع و باز میشود.
۶.۳. مراقبتهای حمایتی
* کنترل آلرژیها و آسم: مدیریت همزمان این بیماریها برای کنترل التهاب سینوس حیاتی است.
* اجتناب از محرکها: مانند دود سیگار و آلودگی هوا.
* مرطوبسازی محیط: استفاده از دستگاههای بخور سرد در محیط زندگی.
۷. عوارض بالقوه سینوزیت
اگرچه سینوزیت غالباً یک بیماری خوشخیم است، اما در موارد نادری میتواند عوارض جدی ایجاد کند که نیازمند توجه فوری پزشکی است. این عوارض اغلب ناشی از گسترش عفونت از طریق استخوانهای نازک سینوسی به ساختارهای مجاور است:
* عوارض چشمی (Orbital Complications): مانند سلولیت پریاوربیتال یا اوربیتال (التهاب بافت اطراف چشم) یا حتی آبسه اوربیتال که میتواند منجر به کاهش دید یا کوری شود.
* عوارض داخل جمجمهای (Intracranial Complications): نادر اما بسیار خطرناک، شامل مننژیت (التهاب پردههای مغز)، آبسه مغزی یا ترومبوز سینوس کاورنوس (لخته شدن خون در وریدهای مغز).
* عفونت استخوان (استئومیلیت): عفونت استخوانهای سینوسی (مانند استخوان پیشانی) که به آن تومور پوت (Pott’s Puffy Tumor) گفته میشود.
در نهایت، سینوزیت فراتر از یک سردرد یا گرفتگی ساده، یک وضعیت التهابی مزمن است که نیازمند یک رویکرد درمانی جامع و هدفمند است. پیشرفتهای اخیر در زمینه شناسایی زیرگروههای التهابی (اندوتایپها) و معرفی داروهای بیولوژیک، نویدبخش آیندهای بهتر برای مدیریت موارد مقاوم به درمان، به ویژه سینوزیت مزمن همراه با پولیپ بینی است. ارزیابی دقیق توسط متخصص گوش، حلق و بینی (ENT) برای تعیین مسیر درمانی مناسب و جلوگیری از عوارض احتمالی، یک گام حیاتی محسوب میشود.

Add a Comment