چکیده
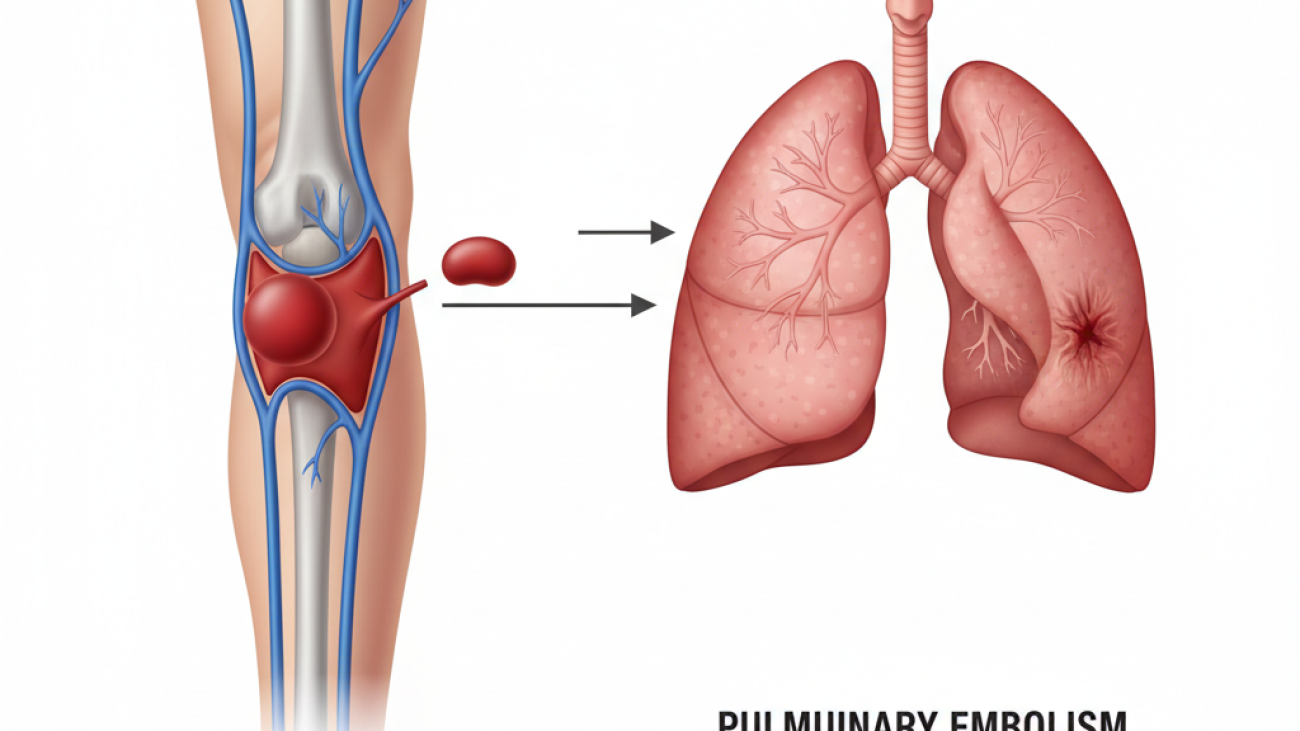
ترومبوآمبولی وریدی(VTE) یک اختلال تهدیدکننده زندگی است که شامل دو وضعیت به هم پیوسته میشود: ترومبوز وریدهای عمقی (DVT) و آمبولی ریه (PE). DVT به تشکیل لخته خون (ترومبوس) درون وریدهای عمقی، معمولاً در ساق پا یا ران، اطلاق میشود. هنگامی که بخشی از این لخته کنده شده و از طریق جریان خون به عروق ریوی میرود، منجر به PE میگردد که یک فوریت پزشکی جدی است. درک عمیق از سهگانه ویرشو، مکانیسمهای انعقادی، و پیشرفتهای اخیر در تشخیص و درمان، برای مدیریت مؤثر این بیماری ضروری است.
—
بخش ۱: ترومبوز ورید عمقی (DVT) – اساس بیماری
۱.۱ اتیولوژی و پاتوفیزیولوژی: سهگانه ویرشو
اساس تشکیل ترومبوس در VTE،بر پایه سهگانه ویرشو (Virchow’s Triad) است که توسط رودولف ویرشو در قرن نوزدهم معرفی شد. این سهگانه سه عامل اصلی مستعد کننده را شرح میدهد:
۱. استاز (کندی) جریان خون: کاهش سرعت جریان خون در وریدها، اجازه تجمع فاکتورهای انعقادی را داده و مانع از رقیقسازی آنها توسط جریان خون میشود. این حالت در بیحرکتی طولانیمدت (مثلاً پس از جراحی، سفرهای طولانی، یا استراحت مطلق)، نارسایی قلبی، یا فشار خارجی بر وریدها رخ میدهد.
۲.آسیب اندوتلیال عروق: آسیب به لایه داخلی عروق خونی (اندوتلیوم) که میتواند ناشی از تروما، جراحی، التهاب، یا تزریق داخلوریدی باشد. این آسیب باعث قرارگیری فاکتورهای بافتی زیراندوتلیال در معرض جریان خون و فعالسازی آبشار انعقادی میگردد.
۳.هایپرکوآگولابیلیتی (افزایش قابلیت انعقاد خون): یک حالت پروترومبوتیک در خون که میتواند ارثی یا اکتسابی باشد. نمونههای ارثی شامل جهشهای فاکتور V لیدن (شایعترین) و جهش در پروترومبین است. هایپرکوآگولابیلیتی اکتسابی میتواند ناشی از سرطان، مصرف داروهای هورمونی (مانند قرصهای ضدبارداری)، بارداری، سندرم نفروتیک یا بیماریهای خودایمنی باشد.
۱.۲ تظاهرات بالینی DVT
علائم DVT میتواند متغیر باشد و حتی در برخی موارد بدون علامت باقی بماند.علائم کلاسیک عبارتند از:
· تورم: معمولاً یکطرفه و در ساق پا، مچ پا یا ران.
· درد: اغلب به صورت درد عمقی، حساسیت به لمس یا احساس کرامپ در عضله ساق پا.
· قرمزی و گرمی: در ناحیه مبتلا.
· اتساع وریدهای سطحی: به دلیل انحراف جریان خون.
با این حال، باید توجه داشت که این علائم اختصاصی نیستند و شرایطی مانند سلولیت، لنف ادم یا کشیدگی عضلانی میتوانند مشابه آن باشند.
۱.۳ عوارض DVT
علاوه بر خطر جدی آمبولی ریه،عارضه اصلی DVT، سندرم پستترومبوتیک (PTS) است. PTS یک عارضه مزمن است که ماهها یا سالها پس از DVT رخ میدهد. به دلیل آسیب دریچههای وریدی توسط ترومبوس و فیبروز بعدی، بازگشت خون به سمت قلب مختل شده و علائم نارسایی وریدی بروز میکند. این علائم شامل تورم مزمن، درد، احساس سنگینی، تغییرات پوستی (هایپرپیگمانتاسیون، درماتیت) و در موارد شدید، اولسراسیون (زخم) وریدی هستند.
—
بخش ۲: آمبولی ریه (PE) – بحران ریوی
۲.۱ پاتوفیزیولوژی: وقتی لخته به ریه میرسد
هنگامی که یک ترومبوس(یا بخشی از آن) از دیواره ورید کنده میشود، به عنوان آمبولی عمل کرده و از طریق قلب راست به شریانهای ریوی میرود. این امر چندین اثر فیزیولوژیک عمده ایجاد میکند:
· افزایش مقاومت عروق ریوی (PVR): انسداد مکانیکی شریانهای ریوی باعث افزایش مقاومت در برابر خروجی بطن راست میشود.
· فشار بر بطن راست: بطن راست برای غلبه بر این مقاومت، فشار بیشتری تولید میکند که میتواند منجر به اتساع و نارسایی بطن راست (کورپولمونل) شود. این وضعیت تهدیدکنندهترین جناس آمبولی ریه است.
· اختلال در تبادل گازی: انسداد عروق ریوی باعث ایجاد “فضای مرده” (مناطقی که تهویه دارند اما پرفیوژن ندارند) میشود. این امر منجر به هایپوکسمی (کاهش اکسیژن خون) میگردد. همچنین، موادی که از پلاکتهای موجود در ترومبوس آزاد میشوند میتوانند باعث برونکوکانستریکشن (انقباض راههای هوایی) و کاهش سورفکتانت شوند که به اختلال بیشتر تبادل گازی دامن میزند.
۲.۲ تظاهرات بالینی PE
تظاهرات PE بسیار متنوع است و از حالت بدون علامت تا ایست قلبی متغیر میباشد.علائم کلاسیک عبارتند از:
· تنگی نفس ناگهانی: شایعترین علامت.
· درد قفسه سینه پلوریتی: دردی تیز که با نفس عمیق یا سرفه بدتر میشود (نشانه درگیری پلور).
· تاکی پنه (افزایش تعداد تنفس): بیش از ۲۰ بار در دقیقه.
· هموپتیز (سرفه خونی): به دلیل انفارکتوس و نکروز بافت ریه.
· سنکوپ (غش کردن): نشانهای از آمبولی ریه با بارگذاری زیاد (massive PE) و نارسایی حاد بطن راست.
· تايكاردی (افزایش ضربان قلب) و علائم نارسایی بطن راست: مانند اتساع وریدهای ژوگولار، ادم اندام تحتانی و هیپوتانسیون.
۲.۳ طبقهبندی آمبولی ریه
· آمبولی ریه با خطر بالا (Massive PE): همراه با شوک یا هیپوتانسیون پایدار. میزان مرگومیر بسیار بالا است.
· آمبولی ریه با خطر متوسط-بالا (Submassive PE): وجود نارسایی بطن راست (در اکوکاردیوگرافی یا بیومارکرها) اما بدون هیپوتانسیون. خطر پیشرفت به سمت نارسایی قلبی وجود دارد.
· آمبولی ریه با خطر پایین (Low-risk PE): عدم وجود نارسایی بطن راست یا هیپوتانسیون. پیشآگهی خوبی دارد.
—
بخش ۳: استراتژیهای تشخیصی
تشخیص VTE نیازمند یک رویکرد الگوریتمی و ترکیبی است.
۳.۱ تشخیص DVT:
· سونوگرافی داپلر رنگی: روش استاندارد طلایی برای تشخیص DVT. این روش غیرتهاجمی، در دسترس و دقیق است و میتواند ترومبوس را به صورت مستقیم مشاهده و جریان خون در وریدها را ارزیابی کند.
· د-دایمر (D-dimer): آزمایش خونی که محصول تخریب فیبرین را اندازهگیری میکند. سطح طبیعی d-dimer به طور قوی احتمال VTE را رد میکند. اما این تست اختصاصی نیست و در بارداری، عفونت، تروما و سرطان مثبت کاذب دارد.
۳.۲ تشخیص آمبولی ریه:
· آنژیوگرافی توموگرافی کامپیوتری قفسه سینه (CTPA): روش تصویربرداری انتخاب برای تشخیص PE. با تزریق ماده حاجب، میتواند آمبولی را در شریانهای ریوی تا سطح شاخههای سگمنتال به وضوح نشان دهد.
· اسکن تهویه-پرفیوژن (V/Q Scan): در مواردی که استفاده از ماده حاجب ممنوع است (مانند نارسایی کلیوی یا حساسیت) به کار میرود. الگوی عدم تطابق بین تهویه و پرفیوژن نشانه PE است.
· اکوکاردیوگرافی: اگرچه برای تشخیص مستقیم PE به کار نمیرود، اما به طبقهبندی خطر کمک میکند. ممکن است ترومبوز در حفرههای سمت راست قلب نیز مشاهده شود.
—
بخش ۴: پارادایمهای درمانی و پیشگیری
۴.۱ اهداف درمان:
· جلوگیری از رشد ترومبوس و تشکیل لخته جدید.
· پیشگیری از آمبولیزایی (کنده شدن لخته).
· حل کردن سریع ترومبوس موجود (در موارد خاص).
· پیشگیری از عود بیماری و بروز PTS.
۴.۲ درمان ضد انعقادی (Anticoagulation):
این سنگ بنای درمان VTE است.داروها باعث جلوگیری از تشکیل لخته جدید میشوند اما قادر به حل کردن لخته موجود نیستند.
· هپارین با وزن مولکولی پایین (LMWH) یا فونداپارینوکس: معمولاً به عنوان درمان اولیه (اولین ۵-۱۰ روز) استفاده میشوند.
· ضد انعقادهای خوراکی مستقیم (DOACs): مانند ریواروکسابان، آپیکسابان، دابیگاتران. این داروها به دلیل سهولت مصرف، عدم نیاز به پایش مکرر و برهمکنش دارویی کمتر، به خط اول درمان برای بسیاری از بیماران تبدیل شدهاند.
· وارفارین: یک ضد انعقاد قدیمی که هنوز در برخی شرایط خاص (مانند بیماران با دریچه مصنوعی قلب) استفاده میشود و نیاز به پایش منظم INR دارد.
مدت زمان درمان ضد انعقادی بستگی به علت ایجاد کننده و خطر عود دارد، معمولاً بین ۳ ماه تا مادامالعمر متغیر است.
۴.۳ ترومبولیتیک تراپی (درمان حل کننده لخته):
این درمان برای حل کردن سریع ترومبوس در موارد تهدیدکننده زندگی به کار میرود.
· موارد مصرف: عمدتاً در آمبولی ریه با خطر بالا (Massive PE) و در برخی موارد انتخابشده DVT با تهدید ایسکمی اندام (فلبماسیون سرپایی).
· داروها: مانند آلتپلاز (tPA). این درمان به دلیل خطر بالای خونریزی، به دقت انتخاب میشود.
۴.۴ مداخلات مکانیکی:
· فیلتر وناکاوا (IVC Filter): یک دستگاه قیفی شکل است که در ورید اجوف تحتانی قرار داده میشود تا از انتقال لختههای بزرگ از اندام تحتانی به ریه جلوگیری کند. این روش برای بیمارانی که علیرغم درمان ضد انعقادی دچار عود میشوند یا دارای منع مطلق برای ضد انعقاد هستند، در نظر گرفته میشود.
· ترومبکتومی مکانیکی: برداشتن لخته از طریق کاتتر که در موارد PE یا DVT شدید استفاده میشود.
۴.۵ پیشگیری: کلید اصلی مدیریت
پیشگیری از VTE بسیار مؤثرتر و کمهزینهتر از درمان آن است.استراتژیهای پیشگیری شامل:
· حرکت زودهنگام: پس از جراحی یا بیماری.
· داروهای ضد انعقاد پروفیلاکتیک: در بیماران بستری پرخطر.
· جوراب واریس (کمپرشن استوکینگز): برای بهبود جریان خون وریدی.
· دستگاههای کمپرشن متناوب (IPC): که به طور متناوب روی ساق پا باد میشوند.
· اجتناب از کمآبی بدن و پرهیز از بیحرکتی طولانیمدت.
—
نتیجهگیری
ترومبوآمبولی وریدی یک چالش پیچیده پزشکی است که از یک پاتوفیزیولوژی واحد (سهگانه ویرشو) نشأت میگیرد و میتواند به دو صورت DVT و PE تظاهر یابد. درک عمیق مکانیسمهای تشکیل لخته، تظاهرات بالینی و استراتژیهای تشخیصی و درمانی، برای کاهش مرگومیر و عوارض بلندمدت آن حیاتی است. در حالی که درمان با ضد انعقادهای جدید (DOACs) انقلابی در مدیریت این بیماری ایجاد کرده است، تأکید اصلی باید بر روی استراتژیهای پیشگیری مؤثر، به ویژه در بیماران بستری و پرخطر، قرار گیرد. پژوهشهای آینده احتمالاً بر روی توسعه داروهای هدفمندتر با پروفایل ایمنی بالاتر و روشهای شخصیسازی درمان بر اساس پروفایل ژنتیکی و ریسک فاکتورهای هر بیمار متمرکز خواهد بود.