آبله مرغان: از پدیدهای شایع تا یک چالش بالینی پنهان
مقدمه: نگاهی به پدیدهای آشنا، از منظر علمی
آبله مرغان، یک بیماری عفونی بسیار مسری است که توسط ویروس واریسلا-زوستر (Varicella-Zoster Virus – VZV) ایجاد میشود. این بیماری، که معمولاً با بثورات پوستی خارشدار و تب همراه است، به طور گستردهای در دوران کودکی شناخته شده است. با این حال، درک عمیقتر علمی از این ویروس و بیماری ناشی از آن، پیچیدگیها و چالشهای پنهانی را آشکار میکند که فراتر از یک عفونت ساده دوران کودکی است.
از مکانیسمهای پیچیده انتقال و چرخه حیات ویروس گرفته تا خطرات خاموش عوارض جدی، آبله مرغان یک پدیده بالینی مهم است که نیازمند شناخت دقیق و مدیریت صحیح است. این مقاله جامع به بررسی تمامی جنبههای علمی و بالینی آبله مرغان میپردازد، از بیولوژی ویروس تا پروتکلهای درمانی مدرن و اهمیت واکسیناسیون.
بیولوژی ویروس:واریسلا-زوستر (VZV) در کانون توجه
ویروس واریسلا-زوستر عضوی از خانواده هرپسویروسها (Herpesviridae) است. این خانواده به توانایی خود برای ایجاد عفونت اولیه و سپس ورود به مرحله نهفتگی (latency) یا غیرفعالی در بدن میزبان شناخته میشوند.
VZV دو بیماری متفاوت را در طول عمر خود ایجاد میکند: آبله مرغان (واریسلا) به عنوان عفونت اولیه و زونا (هرپس زوستر) که نتیجه فعال شدن مجدد ویروس در سنین بالاتر است.
ساختار ویروس VZV شامل یک هسته مرکزی حاوی DNA دو رشتهای، یک کپسید پروتئینی و یک پوشش لیپیدی خارجی است.
این پوشش حاوی گلیکوپروتئینهایی است که به ویروس اجازه میدهند به سلولهای میزبان متصل و وارد شوند. این ویروس به طور خاص به سلولهای اپیتلیال پوست و سلولهای عصبی (نورونها) گرایش دارد.
چرخه حیات ویروس:
۱. ورود و تکثیر اولیه: ویروس VZV از طریق قطرات تنفسی یا تماس مستقیم با ضایعات پوستی وارد بدن میشود. پس از ورود، در سلولهای مخاطی دستگاه تنفسی تکثیر اولیه پیدا کرده و وارد جریان خون میشود.
۲. ویرمی و انتشار: ویروس از طریق جریان خون (ویرمی اولیه) به کبد، طحال و گرههای لنفاوی منتقل میشود و در آنجا تکثیر بیشتری پیدا میکند. سپس ویروس به وسیله جریان خون (ویرمی ثانویه) در سراسر بدن، از جمله به پوست، منتشر میشود.
۳. تکثیر در پوست: در سلولهای اپیتلیال پوست، ویروس تکثیر گستردهای انجام میدهد که منجر به ایجاد ضایعات پوستی کلاسیک آبله مرغان (ماکول، پاپول، وزیکول و در نهایت دلمه) میشود.
۴. نهفتگی (Latency): پس از عفونت حاد، ویروس VZV از طریق پایانههای عصبی حسی به سمت گانگلیونهای عصبی (مجموعهای از سلولهای عصبی) حرکت کرده و در آنجا به صورت نهفته و غیرفعال باقی میماند. این دوره نهفتگی میتواند برای سالها یا حتی دههها ادامه یابد.
۵. فعال شدن مجدد (Reactivation): در شرایطی که سیستم ایمنی بدن ضعیف میشود (مانند افزایش سن، استرس شدید، یا بیماریهای خاص)، ویروس نهفته میتواند مجدداً فعال شده و از طریق مسیر عصبی به سمت پوست حرکت کند. این فعال شدن مجدد منجر به بیماری زونا میشود که با بثورات دردناک در ناحیه یک درماتوم (ناحیه پوستی که توسط یک عصب خاص عصبدهی میشود) مشخص میگردد.
همهگیرشناسی و انتقال بیماری
آبله مرغان یک بیماری به شدت مسری است که به راحتی از فردی به فرد دیگر منتقل میشود. مسیرهای اصلی انتقال عبارتند از:
* انتقال از طریق هوا (قطرات تنفسی): اصلیترین راه انتقال، استنشاق قطرات تنفسی حاوی ویروس است که توسط فرد بیمار هنگام سرفه یا عطسه آزاد میشوند. این روش به قدری مؤثر است که یک فرد آلوده میتواند به راحتی چندین نفر را در یک فضای بسته آلوده کند.
* تماس مستقیم با ضایعات پوستی: مایع درون وزیکولهای (تاولها) آبله مرغان حاوی غلظت بالایی از ویروس است. تماس مستقیم با این مایع میتواند منجر به انتقال ویروس شود.
دوره مسری بودن: فرد بیمار از یک تا دو روز قبل از ظهور بثورات
تا زمانی که تمامی ضایعات به دلمه (پوسته) تبدیل شوند (حدود ۴ تا ۷ روز پس از ظهور بثورات) مسری است. این دوره مسری بودن قبل از آشکار شدن علائم، یکی از دلایل اصلی انتشار سریع بیماری است.
تظاهرات بالینی: سیر بیماری و علائم
آبله مرغان معمولاً یک دوره کمون (نهفتگی) حدود ۱۰ تا ۲۱ روزه پس از مواجهه اولیه دارد. پس از این دوره، علائم اولیه ظاهر میشوند که معمولاً شامل تب، خستگی، سردرد و کاهش اشتها است.
مراحل ظهور بثورات:
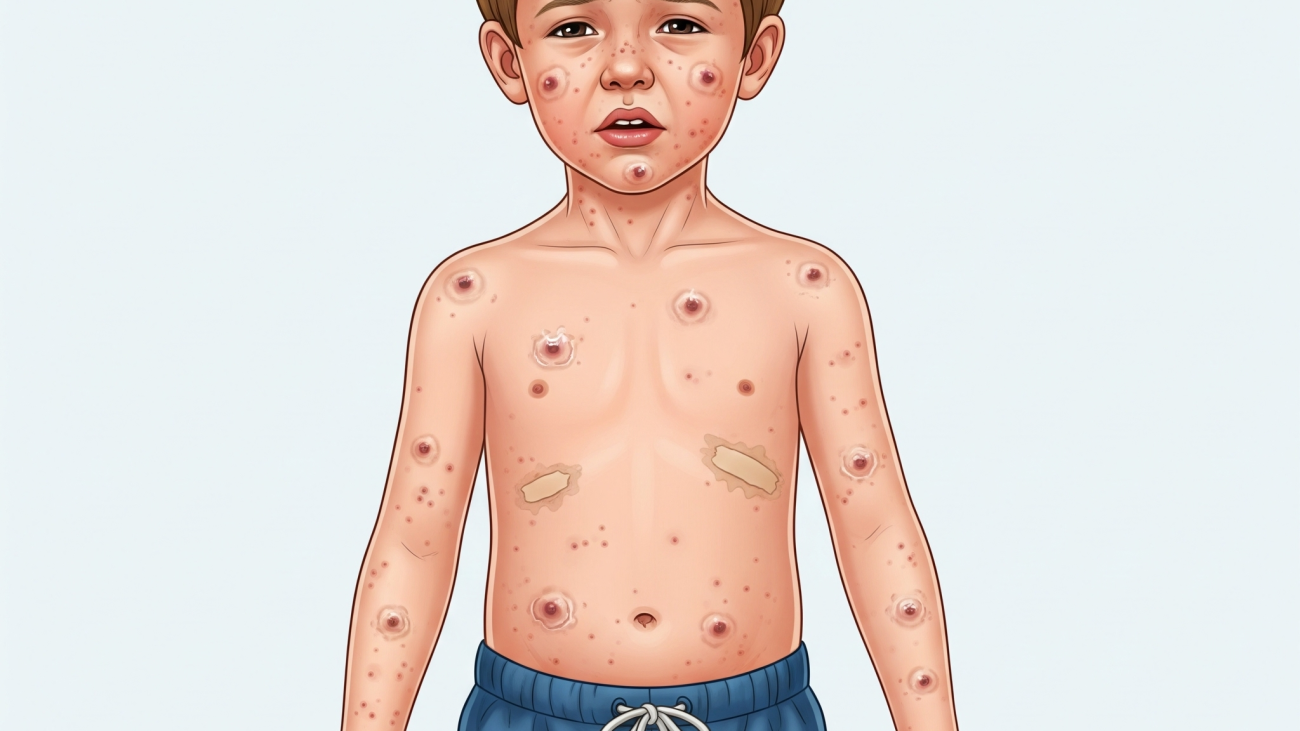
۱. ماکولها (Macules): اولین ضایعات پوستی به صورت لکههای کوچک و قرمز رنگی ظاهر میشوند که معمولاً از صورت و بالاتنه شروع شده و به سایر نقاط بدن گسترش مییابند.
2. پاپولها (Papules): ماکولها به تدریج به برجستگیهای کوچک و قرمز رنگی تبدیل میشوند.
3. وزیکولها (Vesicles): این مرحله، که مشخصترین ویژگی آبله مرغان است، با پر شدن پاپولها از مایع شفاف و ایجاد تاولهای خارشدار همراه است. این وزیکولها به شدت خارشدار هستند.
4. پوسته (Crusts): در نهایت، وزیکولها پاره شده، خشک میشوند و به پوسته یا دلمه تبدیل میشوند.
نکته مهم در سیر بالینی آبله مرغان، همزمانی ضایعات در مراحل مختلف است. برخلاف برخی بیماریهای پوستی، در یک فرد مبتلا به آبله مرغان میتوان در یک زمان هم لکههای تازه، هم تاولهای پر از مایع و هم دلمههای خشک شده را مشاهده کرد.
عوارض: خطرات پنهان فراتر از یک بیماری ساده
اگرچه در بیشتر موارد، آبله مرغان یک بیماری خوشخیم و خود محدود شونده است، اما در برخی گروههای پرخطر میتواند منجر به عوارض جدی و حتی تهدیدکننده حیات شود.
گروههای پرخطر شامل نوزادان، بزرگسالان، افراد دارای نقص سیستم ایمنی (مانند بیماران ایدز، افراد تحت شیمیدرمانی یا دریافتکنندگان پیوند عضو) و زنان باردار هستند.
عوارض مهم آبله مرغان:
* عفونتهای ثانویه پوستی: خارش شدید میتواند منجر به خاراندن ضایعات و ورود باکتریها (مانند استافیلوکوک یا استرپتوکوک) به زخمها شود که نتیجه آن عفونتهای پوستی باکتریایی شدید است.
* پنومونی (ذاتالریه) ویروسی: این عارضه، که در بزرگسالان و افراد دارای نقص ایمنی شایعتر است، میتواند یک وضعیت خطرناک و نیازمند بستری در بیمارستان باشد.
* آنسفالیت (التهاب مغز): یکی از نادرترین اما جدیترین عوارض آبله مرغان است که میتواند منجر به تشنج، کما و آسیب دائمی مغزی شود.
* سندرم رای (Reye’s syndrome): این سندرم نادر اما بسیار خطرناک، با التهاب شدید کبد و مغز همراه است. ارتباط آن با مصرف آسپرین در کودکان مبتلا به آبله مرغان و آنفلوانزا به اثبات رسیده است، به همین دلیل مصرف آسپرین در این بیماران اکیداً ممنوع است.
* عوارض در دوران بارداری: عفونت با VZV در سهماهه اول بارداری میتواند منجر به سندرم واریسلای مادرزادی شود که با ناهنجاریهای جدی در نوزاد، از جمله مشکلات عصبی و نقصهای اسکلتی همراه است.
تشخیص و درمان: رویکردهای مدرن
تشخیص آبله مرغان اغلب بر اساس علائم بالینی و مشاهده بثورات کلاسیک صورت میگیرد. در موارد مشکوک یا در افراد دارای نقص ایمنی، تشخیص با استفاده از آزمایشهای آزمایشگاهی از جمله PCR برای تشخیص DNA ویروس در نمونههای مایع وزیکول تأیید میشود.
درمان آبله مرغان در افراد سالم و عادی عمدتاً حمایتی است و بر کاهش علائم تمرکز دارد:
* کاهش خارش: استفاده از لوسیونهای کالامین، حمام جو دوسر و آنتیهیستامینهای خوراکی برای کاهش خارش.
* تببر: استفاده از استامینوفن برای کاهش تب و درد. نکته حیاتی: استفاده از آسپرین به دلیل خطر سندرم رای ممنوع است.
* هیدراتاسیون: نوشیدن مایعات فراوان برای جلوگیری از دهیدراتاسیون.
درمان ضد ویروسی: در موارد خاص، مانند بزرگسالان، افراد دارای نقص ایمنی، زنان باردار و نوزادان، داروهای ضد ویروسی مانند آسیکلوویر (Acyclovir) تجویز میشود.
این داروها با مهار تکثیر ویروس، میتوانند شدت و طول دوره بیماری را کاهش دهند. اثربخشی آسیکلوویر زمانی حداکثر است که در ۲۴ ساعت اول پس از ظهور بثورات شروع شود.
واکسیناسیون: مهمترین استراتژی پیشگیری
مؤثرترین راه برای پیشگیری از آبله مرغان و عوارض آن، واکسیناسیون است. واکسن واریسلا حاوی ویروس زنده و ضعیف شده VZV است که بدن را به تولید آنتیبادی در برابر ویروس تحریک میکند.
اهمیت واکسیناسیون:
* پیشگیری از بیماری: واکسیناسیون تا حد زیادی از ابتلا به آبله مرغان جلوگیری میکند.
* کاهش شدت بیماری: حتی اگر فرد واکسینه شده به بیماری مبتلا شود، شدت آن بسیار کمتر از حالت طبیعی خواهد بود.
* پیشگیری از عوارض: واکسیناسیون خطر ابتلا به عوارض جدی مانند پنومونی و آنسفالیت را به شدت کاهش میدهد.
* پیشگیری از زونا در آینده: واکسن واریسلا علاوه بر پیشگیری از آبله مرغان، به کاهش خطر ابتلا به زونا در بزرگسالی نیز کمک میکند، چرا که میزان ویروس نهفته در بدن را کاهش میدهد.
پروتکل واکسیناسیون:
طبق دستورالعملهای مراکز کنترل و پیشگیری از بیماری (CDC)، توصیه میشود کودکان در دو نوبت واکسن را دریافت کنند: نوبت اول در ۱۲ تا ۱۵ ماهگی و نوبت دوم در ۴ تا ۶ سالگی.
نتیجهگیری: نگاه به آینده
آبله مرغان، با وجود کاهش شیوع آن به دلیل برنامههای موفق واکسیناسیون، همچنان یک چالش بالینی است. درک عمیق از بیولوژی پیچیده ویروس VZV، مکانیسمهای انتقال آن و عوارض بالقوه جدی بیماری، اهمیت اقدامات پیشگیرانه را بیش از پیش نمایان میسازد.
واکسیناسیون نه تنها یک ابزار فردی برای محافظت از سلامت کودکان است، بلکه یک استراتژی حیاتی در بهداشت عمومی برای کاهش بار بیماری و جلوگیری از گسترش آن در جامعه محسوب میشود.
در نهایت، با آگاهی و اقدام به موقع، میتوان از تبدیل شدن یک بیماری شایع دوران کودکی به یک تهدید جدی برای سلامت عمومی پیشگیری کرد.